Kada govorimo o dijabetesu i pokazateljima dobre regulacije nivoa šećera u krvi, svi prvo pomislimo na HbA1c, odnosno glikozilirani hemoglobin, koji predstavlja prosečnu koncentraciju glukoze u krvi u prethodeća dva do tri meseca.
Međutim, šta ako vam otkrijemo da postoje i drugi parametri pored HbA1c koji nam mogu preciznije pokazati da li i koliko je naša glikoregulacija dobra, te u konačnici, koliko smo zaista zdravi?
Do 1921. godine, tretiranje dijabetesa se uglavnom svodilo na različite tipove posebne ishrane, te su takve dijete bile sredstvo za produžavanje života ljudi koji su živeli sa dijabetesom. Ipak, njihov životni vek nije bio znatno duži. Međutim, te 1921. godine, sa otkrićem insulina na Univerzitetu u Torontu od strane Frederika Bantinga i njegovog studenta saradnika Čarlsa Besta, život osoba sa dijabetesom se znatno promenio. Moglo bi se reći da su dobili život.
Od tog trenutka, tehnologija je rapidno napredovala i postepeno uvodila novine u živote osoba sa dijabetesom, a sve sa ciljem da se poboljša njihov kvalitet života kako bi, u konačnici, mogli da žive kao da nemaju dijabetes. Tako smo dobijali sve modernije insuline, ali i druga pomagala u vidu insulinskih pumpi i senzora za kontinuirano merenje glukoze koji nam pomažu da budemo zdraviji, odnosno da olakšamo svoju glikoregulaciju.
Ukoliko niste upoznati sa terminima kao što su insulinska pumpa ili senzor za kontinuirano merenje glukoze (Continuous Glucose Monitoring – CGM), ukratko ćemo ih objasniti.
Insulinska pumpa podrazumeva uređaj koji kontinuirano isporučuje bolusni (brzodelujući) insulin u potkožno tkivo 24 časa, 7 dana u nedelji. Senzori za kontinuirano merenje glukoze su mali uređaji koji se postavljaju na kožu i kontinuirano mere nivo glukoze u intersticijskoj tečnosti koja okružuje ćelije u telu, putem tanke iglice koja se nalazi pod kožom. Ovi senzori šalju podatke o nivou šećera na povezani pametni uređaj.
Kao što smo spomenuli na početku, pored HbA1c, postoje i drugi parametri koji nam mogu pomoći da budemo zdraviji sa našim dijabetesom.

Prema Konsenzusu Američke dijabetes asocijacije iz 2021. godine, uspostavljeno je još nekoliko važnih parametara koje bi trebalo da pratimo, naravno, ukoliko imamo neophodnu tehnologiju za to.
Ciljevi Konsenzusa su:
- HbA1c (<7,0%)
Kada govorimo o ciljanim vrednostima glukoze u krvi, svakako je već pomenuti glikozilirani hemoglobin početni pokazatelj dobre glikoregulacije.
“Međutim, ovaj parametar sam po sebi nije najmerodavniji jer možemo imati situaciju kada pacijent ima vrednost HbA1c od 5%, što može delovati kao dobra stvar, ali nama može pokazati da je pacijent sklon čestim hipoglikemijama, te je potrebno uzeti u obzir i druge parametre”, rekla nam je sagovornica na ovom tekstu, Jelena Felinger, medicinska sestra sa Univerzitetskog kliničkog centra u Nišu.
- GMI – Indikator menadžmenta glukoze (Glucose Management Indicator) (<7,0%)
Drugi parametar u stvari predstavlja HbA1c koji je izmerio senzor za kontinuirano merenje nivoa glukoze (CGM). On bi trebalo da prati vrednosti HbA1c koji se dobija uzorkovanjem iz venske krvi i ovaj podatak mogu da imaju samo osobe koje koriste CGM konstantno.
“Praksa pokazuje da rezultat GMI iz senzora uglavnom ima minimalna odstupanja od HbA1c. Ipak rezultat HbA1c nam je merodavniji, jer, iako tehnologija napreduje, senzori i dalje mogu da imaju odstupanja u merenju”, kaže Jelena Felinger.
- Preprandijalna glikemija (4,4 – 7,2 mmol/l)
Treći i četvrti parametar se odnose direktno na nivo šećera u krvi pre, odnosno nakon obroka.
Preprandijalna glikemija je nivo šećera u krvi pre obroka i optimalno bi bilo da rezultat bude u ospegu između 4,4 i 7,2 mmol/l. Međutim, ukoliko nije, prilikom računanja doze insulina, preporučujemo da date korekciju za iznos mmol/l za koji je Vaša preprandijalna glikemija viša od gornje granice (7,2 mmol/l).
- Postprandijalna glikemija (<10,0 mmol/l)
Postprandijalna glikemija predstavlja nivo šećera u krvi 2 sata nakon obroka i preporučuje se da ta vrednost bude manja od 10,0 mmol/l.
Međutim, ovde želimo da ukažemo da su neretke situacije u kojoj vrednost glikemije bude u željenom opsegu dva sata nakon obroka, ali nakon toga šećer u krvi počne rapidno da raste preko željenih vrednosti. Pod pretpostavkom da je bazalna doza insulina odgovarajuća, do toga može doći ukoliko je tome prethodio obrok koji je sadržao puno masnoća i ugljenih hidrata (kao što je, na primer, pica) kojima je potrebno duže vreme da se razlože. Prilikom takvih obroka je preporuka podeliti doze insulina na dva dela – pre i određeno vreme nakon obroka. Ukoliko koristite insulinsku pumpu, u tim situacijama pomaže korišćenje tzv. dualnog bolusa, kojim se pumpa može podesiti da deo doze insulina isporuči u zadatom vremenskom intervalu (15-30 minuta ili duže). U svakom slučaju, potrebno je da u takvim situacijama češće merite nivo šećera u krvi i pratite ga kako biste bili u mogućnosti da adekvatno reagujete ukoliko ima potrebe.
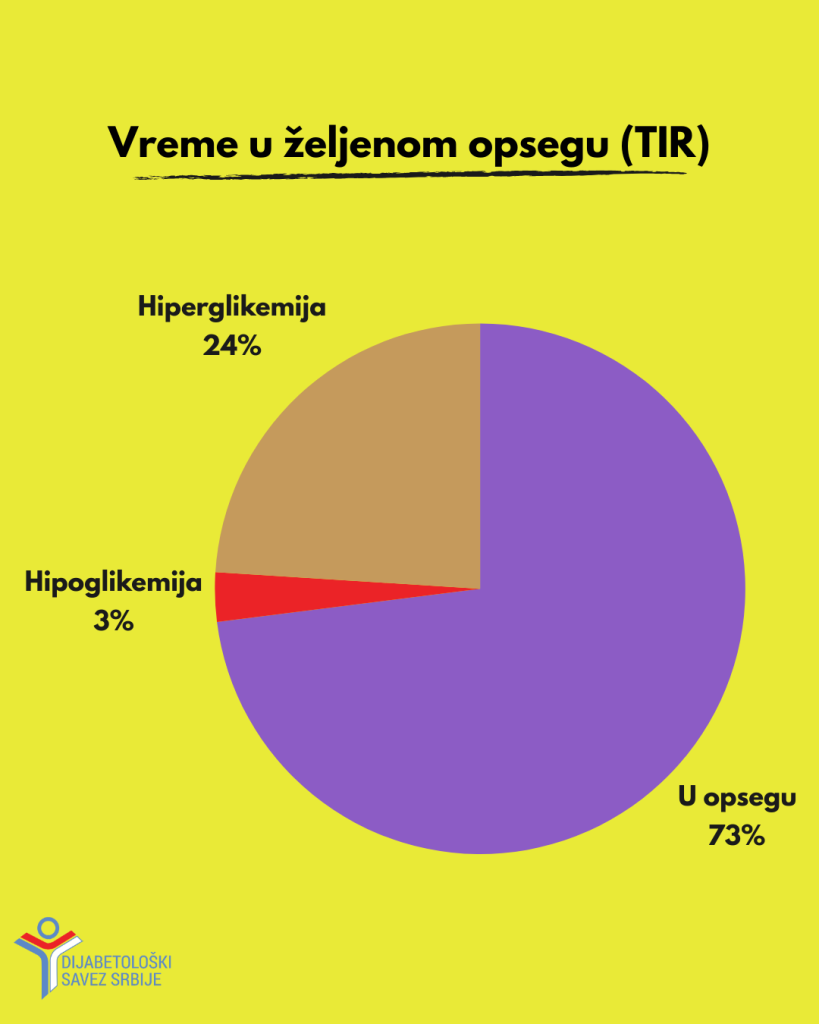
- TIR (time in range – vreme provedeno u željenom opsegu) (>70% za vrednosti 3,9 – 10,0 mmol/l)
Vreme provedeno u željenom opsegu nije novi parametar, ali nam se čini da se o njemu nije puno pričalo. To je vreme koje nivo naše glikemije provede između 3,9 i 10,0 mmol/l. Preporučuje se da to vreme bude veće od 70% vremena tokom dana. Ovaj parametar se takođe može odrediti isključivo uz upotrebu CGM-a.
“Ovo je standardni parametar koji je deo svih vodiča koji govore o dijabetesu i prema našem iskustvu, 6,9% HbA1c vrednost kod osoba sa dijabetesom uglavnom znači da su preko 70% vremena u željenom opsegu glikemija”, rekla nam je Jelena Felinger.
- TBR (time below range – vreme ispod željenog opsega) (<4% za vrednosti <3,9 mmol/l, odnosno <1% za vrednosti <3,0 mmol/l)
Vreme ispod željenog opsega je vreme koje osobe sa dijabetesom provedu u hipoglikemiji, odnosno sa niskim nivoom glikemije. S obzirom da hipoglikemija predstavlja stanje opasno po život, kriterijumi ovog parametra su strogo postavljeni, tako da osoba što manje vremena provede sa vrednostima glikemija nižim od 3,9 mmol/l (<4% vremena), odnosno 3,0 mmol/l (<1% vremena).
“U praksi nam se dešavalo da pacijenti gore podnose hipoglikemiju od hiperglikemije jer su vremenom razvili traumu” – Jelena Felinger.
- TAR (time above range – vreme iznad željenog opsega) (<25% vremena za vrednosti >10,0 mmol/l, odnosno <5% vremena za vrednosti >13,9 mmol/l)
Vreme iznad željenog opsega je vreme koje osobe sa dijabetesom provedu u hiperglikemiji, odnosno sa visokim nivoom šećera u krvi.
Pored izbegavanja hipoglikemija, podjednako je važno da osobe sa dijabetesom provedu što manje vremena sa vrednostima glikemije višim od 10,0 mmol/l (<25% vremena) odnosno 13,9 mmol/l (<5% vremena), a sve kako bi izbegli dugoročne komplikacije dijabetesa.
- Glikemijska varijabilnost (GV) – koeficijent varijacije (<36%)
Glikemijska varijabilnost predstavlja koeficijent varijacije, odnosno odstupanje van željenog opsega. To je vrednost koja nam pokazuje trendove naše glikemije. Preporučljivo je da ta vrednost bude ispod 36 procenata.
Menadžment dijabetesa konstantno napreduje, pa pored navedenih parametara koji su deo konsenzusa, postoji još jedan, novijeg datuma oko koga se još polemiše u naučnim krugovima, ali postoji opšta saglasnost da on predstavlja alat za prevenciju i odlaganje komplikacija kod osoba sa dijabetesom. Međutim, da biste razumeli šta taj parametar podrazumeva, morali smo da Vam objasnimo kako se do njega došlo.

Suženo vreme provedeno u željenom opsegu (TITR)
Suženo vreme provedeno u željenom opsegu (time in tight range – TITR) je vreme koje osoba sa dijabetesom provede u takozvanoj normoglikemiji. Normoglikemija predstavlja nivo glikemije u opsegu između 3,9 i 7,8 mmol/l.
Ovaj parametar je uveden zato što pokazuje striktnu glikemiju radi bolje prevencije komplikacija, jer se, ipak, pokazalo da, čak i u slučaju poštovanja svih gore pobrojanih parametara, dolazi do komplikacija dijabetesa.
“Prema studiji, i osobe kojima je vrednost HbA1c 6,9%, što odgovara TIR-u od 70%, imaju 2,5 puta povišeni i ukupni i kardio-vaskularni mortalitet. Normoglikemija, kao stroži kriterijum potencijalno vodi ka dužem životnom veku kroz pravovremeno intenziviranje i poboljšanje terapije. Teže ga je postići, ali upravo dostupna savremena tehnologija, insulinske pumpe i senzori za kontinuirano merenje nivoa glukoze čine ovo potpuno mogućim, bez dodatnog rizika od hipoglikemije”, kaže Jelena Felinger, medicinska sestra Univerzitetskog kliničkog centra u Nišu.
Zanimljivo je da čak i osobe koje nemaju dijabetes provedu oko 96% u TITR-u.
Još uvek ne postoji konsenzus oko ciljnog rezultata suženog vremena provedenog u željenom opsegu, ali je na panel diskusiji “Da li je vreme za suženo vreme u željenom opsegu?” na ATTD (Advanced Technologies & Treatments for Diabetes – Napredne tehnologije i lečenje dijabetesa) konferenciji organizovanoj od strane diaTribe fondacije, predloženo da to bude >50%. Moderator na panelu je bio istaknuti dr Tadej Battelino, profesor medicine Univerziteta u Ljubljani i izabrani predsednik (chair-elect) evropskog ogranka Međunarodne dijabetes federacije (IDF Europe).
Bitno je napomenuti i da ovaj parametar nije adekvatan za sve, odnosno da postoje starosne grupe kojima se isti ne preporučuje.
Stariji pacijenti, kao i oni koji imaju dugotrajni dijabetes sa izraženim komplikacijama ne bi trebalo da ga se pridržavaju zbog rizika od hipoglikemija. Međutim, dok bi deca i mladi mogli da počnu da se pridržavaju TITR-a, on već je u zvaničnim preporukama za trudnice. Naime, trudnice sa dijabetesom tip 1 bi trebalo da provedu najmanje 70% vremena u suženom opsegu (3,5 – 7,8 mmol/l), odnosno, manje od 4% vremena ispod 3,5 mmol/l i manje od 25% vremena iznad 7,8 mmol/l. Sa druge strane, trudnice sa dijabetesom tip 2 i gestacijskim dijabetesom bi trebalo najmanje 86% (3,5 – 7,8 mmol/l) vremena da provedu u TITR-u, odnosno manje od 4% vremena ispod 3,5 mmol/l i manje od 10% vremena iznad 7,8 mmol/l.
Dok se TIR, odnosno vreme u željenom opsegu, može očitati na aplikacijama CGM-a, za izračunavanje TITR-a potrebno je manuelno podesiti parametre u odgovarajućoj aplikaciji CGM-a.
Da li je vreme za suženo vreme u željenom opsegu?
Kada govorimo o parametrima za zdrav život sa dijabetesom, odnosno nivou šećera u krvi koji prevenira i odlaže komplikacije, vrednosti HbA1c-a su i dalje bitne. Međutim, mogli smo videti da, kako tehnologija napreduje, tako napreduju i načini putem kojih možemo preciznije da upravljamo svojom glikemijom, te da sada imamo mnogo više parametara putem kojih se možemo usmeravati.
“Analizom TITR-a, dobijamo dodatne informacije o kontroli dijabetesa koje su nam nedostupne kada proučavamo TIR. Međutim, naglašavamo da je neophodan individualan pristup pacijentima”, zaključila je Jelena Felinger.
Nažalost, dok je HbA1c uglavnom dostupan svima, tehnologija potrebna za merenje ostalih parametara je još uvek van dosega mnogim osobama sa dijabetesom. Međutim, oni koji imaju pristup najnaprednijoj tehnologiji, a nadamo se da ćemo uskoro imati svi, imaju priliku da žive mnogo kvalitetniji i dugovečniji život.
Ovo je bila jedna od tema o kojoj je govorila Jelena Felinger na Seminaru za naprednu modernu tehnologiju. Jelena je medicinska sestra koja radi u timu sa dr Vojislavom Ćirićem, specijalistom endokrinologom na Univerzitetskom kliničkom centru u Nišu, Klinici za endokrinologiju i bolesti metabolizma. Njihov tim je specijalizovan za uvođenje terapije insulinskom pumpom.
Nakon dugogodišnjeg rada sa osobama sa dijabetesom, Jelena i dr Ćirić su primetili da mnogi njihovi pacijenti, pored toga što poštuju parametre TIR-a, poštuju i parametre TITR-a, te su, koristeći se tim dokazima, počeli da zagovaraju poštovanje suženog vremena u željenom opsegu kako bi poboljšali život osoba sa dijabetesom u Srbiji.
Veliko hvala Jeleni Felinger na izdvojenom vremenu da ovu temu približi osobama sa dijabetesom.
Tekst napisao: Lazar Begović